Es un tumor que se genera en las células del sistema linfático. En Argentina cada año se registran 4.500 casos y provoca 1.500 muertes. Sus causas son desconocidas, por lo que no puede ser prevenido. El diagnóstico temprano es fundamental.
El sistema linfático es la parte central de nuestra respuesta inmunitaria. Esta red de tejidos y órganos produce, almacena y transporta los glóbulos blancos que le permiten a nuestro cuerpo combatir las infecciones. Sin embargo, este “escudo” de protección tiene un punto débil: también puede ser blanco de patologías graves.
El linfoma es un cáncer que se origina en las células que conforman este sistema: los linfocitos. En nuestro país cada año se detectan más de 4.500 casos y es la causa de más de 1.500 muertes, según cifras oficiales. Sus causas son desconocidas, por lo que no existen formas de prevenirlo y la principal herramienta para combatirlo es la detección temprana.
Al igual que otras patologías, la lucha contra este tipo de tumores sufrió el impacto de la pandemia, con una sensible baja en la cantidad de diagnósticos por las restricciones que se impusieron en la atención médica mientras el sistema se enfocaba en el Covid.
Por eso, en el Día Mundial del Linfoma que se conmemora este 15 de septiembre, el objetivo es difundir los conocimientos esenciales de esta patología, sus síntomas y formas de tratamiento, para concientizar a la población y lograr una mayor atención a las señales de alerta que permiten llegar a tiempo a la consulta médica.
Dos tipos de linfomas
Estos tumores están divididos en dos subtipos: linfoma de Hodgkin y linfoma no Hodgkin. Según datos publicados por el Centro para el Control y la Prevención de Enfermedades de los Estados Unidos (CDC, por sus siglas en inglés), el primero se propaga de manera ordenada de un grupo linfático a otro, mientras que el segundo se disemina a través del sistema linfático de manera desordenada.
Los linfomas no Hodgkin son los más comunes y se subdividen según el linfocito que le dio origen: B o T. “Los linfomas no Hodgkin B, a su vez, pueden clasificarse según el comportamiento clínico en linfomas indolentes y linfomas agresivos. El más frecuente es el linfoma difuso de células grandes B, que es de comportamiento agresivo”, explica la hematóloga Laura Korin (MN 128736), miembro del staff de Hematología del Instituto Alexander Fleming.
Según datos del Global Cancer Observatory (GLOBOCAN), en 2020 se reportaron 3.557 nuevos casos de linfoma no Hodgkin y 1.022 de linfoma de Hodgkin en nuestro país. A su vez, de acuerdo a las últimas cifras publicadas por el Ministerio de Salud de la Nación, cada año causan 1.357 y 170 muertes, respectivamente.
Los síntomas del linfoma
Para entender la sintomatología de un linfoma, primero es útil conocer cómo se produce. Básicamente, se genera cuando los linfocitos sufren mutaciones que les permiten sobrevivir y acumularse en ganglios, bazo, medula ósea o en otros órganos del cuerpo (lo que se conoce como compromiso fuera de los ganglios o extranodal). En otras palabras, en vez se cumplir el proceso normal de cualquier célula (proliferar y morir de forma ordenada), comienza a multiplicarse y distribuirse dentro del sistema encargado de defender el organismo.
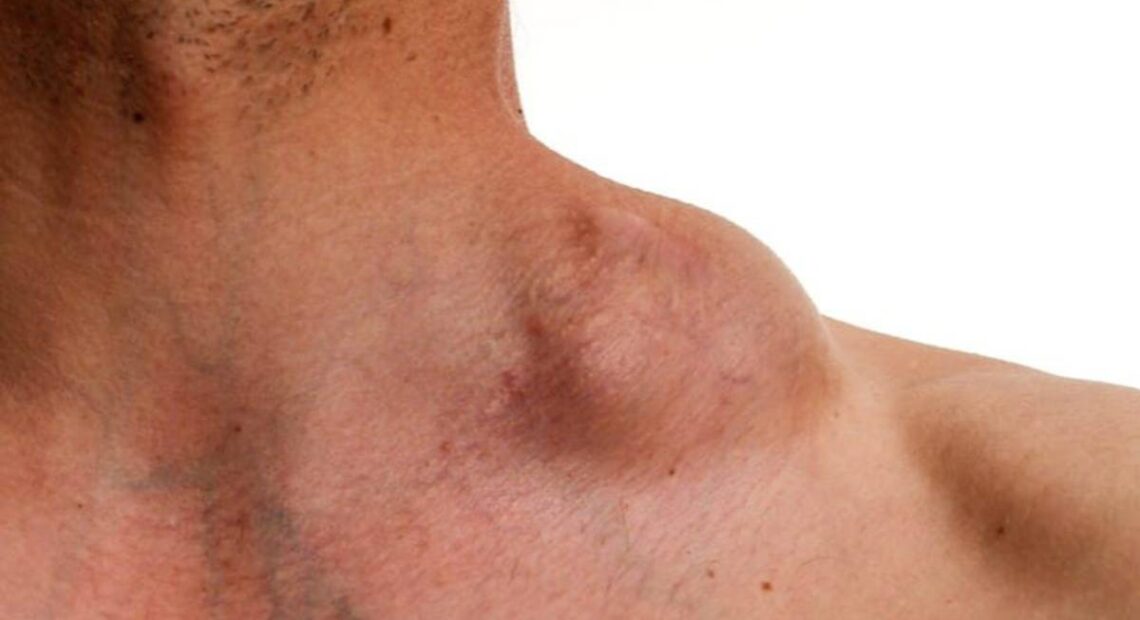
“El síntoma más frecuente es la aparición de ganglios palpables en el cuello, axila e ingle. Estos ganglios suelen ser duros y generalmente no dolorosos. Existen síntomas generales asociados al linfoma que se conocen como síntomas B. Estos comprenden: pérdida de peso de más del 10% sin causa aparente que lo justifique, fiebre a predominio vespertino y sudoración nocturna profusa. También la astenia marcada y, en el linfoma de Hodgkin, la aparición de prurito”, explica la médica.
¿A qué edad puede desarrollarse un linfoma? Aquí, nuevamente, hay algunas diferencias según el subtipo. “El linfoma no Hodgkin puede ocurrir a cualquier edad pero es más frecuente en adultos mayores. En cambio, el linfoma de Hodgkin, tiene su pico mayor de incidencia en adultos jóvenes y luego un segundo pico en mayores de 60 años”, aclara la experta.
El desafío de detectar a tiempo
La ciencia aún no logró determinar cuáles son las causas que producen un linfoma. Sin embargo, existen algunas pautas que pueden ser de utilidad. “Hay ciertos factores como por ejemplo la edad, la historia de enfermedades autoinmunes o la infección por VIH, que pueden aumentar el riesgo de desarrollarlo. No hay una manera de prevenir el linfoma, pero la consulta precoz ante la aparición de síntomas relacionados puede ayudar a detectar la enfermedad en estadios más tempranos”, suma.
Como quedó dicho, la pandemia tuvo un impacto negativo en el diagnóstico precoz de los linfomas. Y ya se puede percibir en los consultorios de los médicos. Korin apunta que actualmente se encuentra un porcentaje mayor de pacientes con estadios más avanzados por consultas tardías. “También observamos una reducción en las consultas de seguimiento de los pacientes tratados previamente por linfoma y esto podría implicar un retraso en la detección de recaídas”, afirma la hematóloga.
Por eso, el desafío actual apunta a que los engranajes del sistema de salud retomen su ritmo habitual para detectar antes y tratar a tiempo. ¿Qué hay que hacer en caso de detectar un síntoma compatible con un linfoma? Se debe concurrir al médico para realizar un examen físico en busca de adenopatías (ganglios aumentados de tamaño) y esplenomegalia (aumento del tamaño del bazo, etc.).
“Los linfomas pueden comprometer zonas del cuerpo no accesibles a la palpación y por ello es necesario realizar estudio de imágenes como tomografía o PET scan. Estos estudios no solo son útiles para la estadificación (la evaluación de la extensión de la enfermedad) sino también para ayudarnos a elegir el mejor sitio de biopsia”, detalla la experta.
Ya con el resultado de la biopsia del ganglio o del sitio potencialmente comprometido con la enfermedad, se realiza el diagnóstico. Un hematopatólogo es el encargado de hacer una revisión del material para, mediante la morfología del ganglio y la marcación de las células, informar si es compatible con linfoma y de ser así, de qué subtipo específico se trata. “Adicionalmente, se pueden tomar muestras para enviar a citometría de flujo que en algunos casos nos puede informar rápidamente en 24 o 48 horas si las células observadas en el material tienen marcadores compatibles con linfoma; y muestras para realizar estudios genéticos y moleculares”, explica Korin.
Los tratamientos del linfoma
Una vez que se definió el diagnóstico y el subtipo de linfoma, se determina el tratamiento a seguir, que puede incluir: quimioterapia, inmunoterapia, drogas blanco dirigidas, radioterapia y combinaciones de estas opciones. En algunos subtipos de linfomas se puede requerir un trasplante de células precursoras hematopoyéticas.
“En los últimos años han habido muchísimos avances con el advenimiento de la inmunoterapia y la terapia blanco dirigida en el tratamiento de linfomas tanto en primera línea como para pacientes recaídos”, destaca la experta.
Y detalla: “La inmunoterapia incluye el uso de anticuerpos monoclonales contra antígenos del linfoma, anticuerpos conjugados con fármacos citotóxicos, anticuerpos biespecíficos que unen a los linfocitos B del linfoma con los linfocitos T del paciente, y la terapia con CAR-T (aún no disponible en Argentina) con la que se modifican linfocitos T del paciente para atacar a las células del linfoma. Con respecto a la terapia blanco dirigida, en ciertos linfomas disponemos de fármacos que bloquean vías de señalización que son necesarias para la supervivencia de las células malignas”.
“El escenario terapéutico actual en los linfomas es muy alentador y los avances en los últimos años han permitido mejorar los resultados tanto en primera línea como en pacientes recaídos o que no responden al tratamiento inicial”, concluye Korin.
Fuente: Misiones Opina